Cosa è la sclerodermia
La Sclerodermia è una malattia cronica, rara, caratterizzata da alterazioni vascolari, anomala attivazione del sistema immunitario e fibrosi (ispessimento) tissutale. La malattia può avere un’espressione sistemica con interessamento di diversi organi e apparati quali cuore, polmoni, reni, apparato gastroenterico, articolazioni e muscoli. La malattia può esordire a qualunque età, anche se la popolazione più interessata è quella di età compresa tra i 30 e i 50 anni. Il sesso femminile è generalmente più colpito, con un rapporto femmine/maschi pari a circa 3-5/1.
Articolo scritto da Dr.ssa Chiara Bazzani, Dr.ssa Maria Grazia Lazzaroni, Dr Paolo Airò
Quanti tipi di Sclerodermia esistono?
Esistono diversi tipi di sclerodermia. In primo luogo la malattia può essere differenziata in:
- una forma localizzata (morfea), che coinvolge solo la cute e non gli organi interni,
- una forma sistemica, detta anche Sclerosi sistemica.
A sua volta la Sclerosi Sistemica viene classificata, sulla base dell’estensione del coinvolgimento cutaneo, in:
- una forma limitata, nella quale sono interessati il viso, le gambe sino al ginocchio e le braccia dalla mano sino al gomito,
- una forma diffusa, definita dall’ interessamento della cute del tronco e di tutto l’arto superiore e inferiore
In entrambi i casi possono essere interessati gli organi interni.
Quali sono le cause della Sclerodermia?
Le cause della Sclerodermia sono ancora sconosciute. Per quanto esista una predisposizione del soggetto allo sviluppo della malattia, non si tratta di una patologia genetica, cioè trasmissibile in linea diretta ai discendenti.
Alla base dei complessi processi patologici vi è un’anomala attivazione del sistema immunitario, associata ad alterata deposizione di collagene e irregolare vascolarizzazione dei tessuti. L’aumentata produzione di collagene spiegherebbe l’ispessimento della cute, la sclerosi dei vasi sanguigni, la fibrosi a carico dei polmoni e l’irrigidimento delle pareti del tratto digerente. La riduzione del calibro dei piccoli vasi sanguigni determina riduzione del flusso di sangue che si può apprezzare a carico di mani e piedi. Le alterazioni a livello dei vasi sanguigni possono inoltre determinare alcune complicanze particolari a carico della funzione del cuore.
Come esordisce?
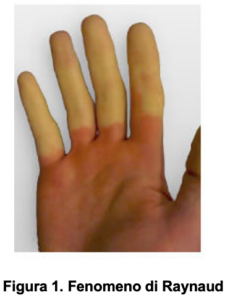
Uno dei primi segni che si possono apprezzare in un paziente con Sclerosi Sistemica è dato da una alterazione della circolazione a carico delle estremità.
Questo disturbo è definito fenomeno di Raynaud. Consiste in una riduzione del flusso di sangue a livello delle dita delle mani e dei piedi. In seguito all’esposizione a basse temperature, queste zone corporee diventano inizialmente pallide, poi violacee ed infine rosse. Le alterazioni cromatiche possono accompagnarsi a sensazione di intorpidimento, formicolio e talvolta dolore.
Un’altra manifestazione clinica iniziale è data dalla comparsa di tumefazione a livello delle mani e dei piedi. Le dita interessate possono sembrare gonfie e la cute sovrastante può assumere un aspetto lucido e teso.
Come evolve?
La maggior parte delle persone affette dalla malattia presenta un ispessimento e un indurimento della pelle. In seguito all’irrigidimento della cute e dei tendini le articolazioni possono assumere una posizione contratta. Le articolazioni possono, inoltre, infiammarsi apparendo tumefatte, calde e possono essere sede di dolore.
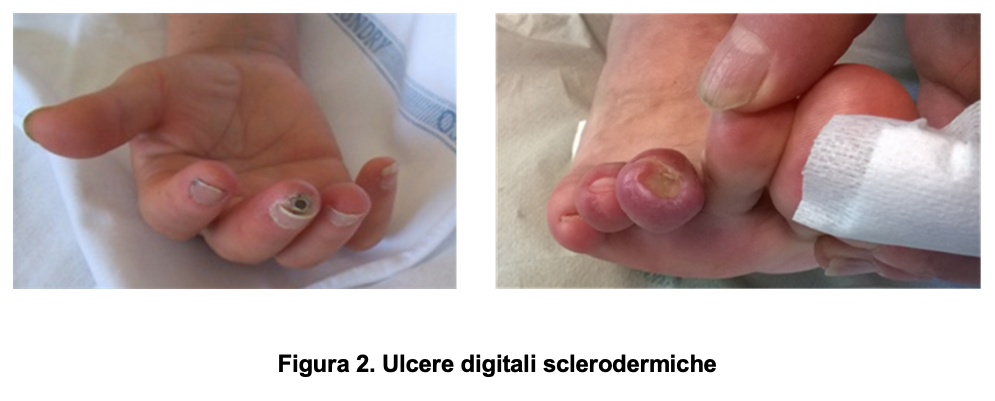
Poiché il calibro dei vasi sanguigni si riduce, il flusso di sangue a livello periferico tende a divenire insufficiente a garantire un corretto trofismo della cute. Per tale motivo si possono formare ulcere dolenti, specialmente a livello delle dita delle mani e dei piedi, che possono andare incontro a sovrainfezioni. È importante che il paziente avverta i curanti tempestivamente in caso di nuova insorgenza di ulcere. In tali casi è infatti importante avviare quanto prima una terapia adeguata che permetta di limitare l’evoluzione del danno ischemico ulcerativo.
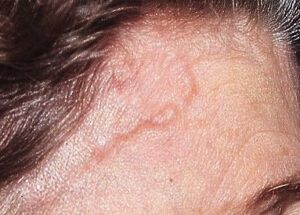
Alcune persone affette da sclerodermia presentano sulla cute piccoli depositi di calcio (calcinosi), che possono andare incontro a fissurazione, con liberazione di materiale biancastro (di natura non purulenta o infetta). La cute dei pazienti sclerodermici può infine caratterizzarsi per la comparsa di teleangectasie, dilatazioni dei vasi sanguigni, visibili come piccole lesioni piane, rosso-brunastre, che si possono presentare a livello del viso e delle mani.
L’interessamento degli organi interni
è piuttosto variabile e può essere molto diverso da soggetto a soggetto.
- Interessamento gastroenterico: è dovuto a disfunzione ed alterata motilità del tubo digerente, che diventa rigido e fibroso. I pazienti possono progressivamente lamentare difficoltà alla deglutizione, reflusso gastroesofageo, senso di pienezza e di sazietà precoce, crampi addominali, stipsi e diarrea.
- Interessamento polmonare: è caratterizzato da difficoltà respiratoria associata a tosse secca, specialmente durante l’esecuzione di esercizio fisico e sforzi, ed è giustificato dalla presenza di infiammazione (alveolite) e secondaria fibrosi delle strutture polmonari. I disturbi respiratori in alcuni casi possono poi essere giustificati da un’aumentata pressione a livello dei rami dell’arteria polmonare, con ripercussioni a carico della capacità di ossigenazione del sangue e della funzione cardiaca.
- Interessamento cardiaco e renale: in corso di sclerodermia si possono verificare alterazioni del ritmo cardiaco (aritmie), secondarie a fibrosi delle strutture del cuore, e rialzi pressori correlati ad alterazione, in alcuni casi rapidamente progressiva, della funzione renale.
La Sclerodermia ha una evolutività molto variabile e può essere caratterizzata da fasi di attività a periodi di remissione. Per quanto riguarda l’evoluzione, ogni caso rappresenta un “unicum”: si va da forme lievi con interessamento prevalentemente cutaneo e prognosi favorevole, a forme severe con interessamento progressivo degli organi interni.
Come si diagnostica e si monitora?
Oltre alle caratteristiche cliniche appena descritte, esistono dei parametri di laboratorio che possono aiutare a formulare la diagnosi corretta di Sclerodermia.
laboratorio
Gli anticorpi antinucleo (ANA) sono autoanticorpi rilevabili nel sangue dell’85-95% dei pazienti affetti da Sclerosi sistemica. Una particolare sottopopolazione di ANA, gli anticorpi anti centromero, rappresenta un tipico marcatore della forma limitata di malattia, presente nel 20-40% dei malati, principalmente dei soggetti affetti da forma limitata (60-90%). Gli anticorpi anti-Scl70 (o anti-topoisomerasi I), invece sono prevalenti dei pazienti con sclerosi sistemica diffusa (60-80%). Più recentemente sono stati identificati altri autoanticorpi, marcatori di sclerosi sistemica, riscontrati in una quota minore di pazienti (anti-RNA polimerasi III, anti-fibrillarina, anti Th/To, anti PM-Scl, anti-Ku). Una precisa caratterizzazione di questi anticorpi è di fondamentale importanza poiché la positività di uno o dell’altro fattore non solo è connessa con un diverso tipo di malattia, ma correla anche con una diversa prognosi.
esami strumentali
la capillaroscopia è un esame centrale per evidenziare eventuali alterazioni dei piccoli vasi sanguigni che irrorano le regioni periferiche delle mani e che sono generalmente presenti dei pazienti con fenomeno di Raynaud secondario a Sclerodermia. Mentre la radiografia (e quando necessario la TC ad alta risoluzione) del torace possono mostrare possibili alterazioni della struttura polmonare, la spirometria e il test del cammino (test dei 6 minuti) possono mettere in luce alterazioni della funzione respiratoria. Unitamente, questi 4 esami strumentali permettono di monitorare in maniera completa e globale l’interessamento polmonare della malattia. Le indagini più utili per monitorare l’interessamento cardiaco sono l’elettrocardiogramma (standard e dinamico nelle 24 ore) e l’ecocardiogramma, che generalmente viene ripetuto con cadenza annuale in tutti i pazienti affetti da Sclerodermia. In alcuni casi selezionati viene eseguito il cateterismo cardiaco, un test invasivo che permette di studiare la pressione all’interno delle camere cardiache per meglio definire i casi sospetti per ipertensione polmonare. Lo studio radiologico della deglutizione e la manometria esofagea permettono infine di documentare alterazioni funzionali a carico delle vie digerenti.
Come si può curare?
Ancora non esiste una terapia capace di cambiare radicalmente l’evoluzione della malattia. Esistono tuttavia farmaci che cercano di modificare i meccanismi che stanno alla base della patologia stessa.
- Farmaci antidolorifici: spesso necessari per il dolore articolare o correlato alla presenza di ulcere ischemiche.
- Farmaci vasodilatatori: si tratta di principi attivi che hanno la capacità di dilatare i vasi sanguigni, permettendo una migliore vascolarizzazione dei tessuti. Vengono somministrati per via orale, transcutanea o endovenosa e contrastano la vasocostrizione tipica della malattia sclerodermica.
- Farmaci immunosoppressori: interferiscono con l’anomala attivazione del sistema immunitario. Risultati favorevoli sono stati descritti con il methotrexate per il controllo della sclerosi cutanea e delle forme infiammatorie articolari. Il micofenolato mofetile è utile per il trattamento dell’infiammazione polmonare (alveolite).
In alcuni casi è inoltre possibile avviare terapia biotecnologiche di secondo livello, come tocilizumab o rituximab. Questi sono anticorpi monoclonali diretti a bloccare specifici bersagli infiammatori, causa di infiammazione polmonare, cutanea, articolare.
In casi selezionati è poi possibile l’impiego di ciclofosfamide.
Il cortisone, se necessario, va impiegato a basse dosi, perchè a dosi elevate può indurre aumentato rischio di alterazioni acute e severe della funzione renale, in particolare nei pazienti con malattia di recente insorgenza.
- Farmaci antifibrotici: un nuovo farmaco anti-fibrotico (nintedanib) ha acceso nuove speranze. Questo, associato preferibilmente a micofenolato mofetile, è in grado di limitare l’evoluzione della fibrosi polmonare secondaria a sclerodermia.
- Altre terapie: l’interessamento gastro-intestinale si giova di farmaci che promuovano un regolare svuotamento gastrico e intestinale e riducano l’acidità gastroesofagea.
Altri consigli
L’interessamento cutaneo, oltre a quanto già detto, va gestito prevalentemente seguendo opportune norme di igiene quotidiana.
a. non fumare (il fumo agisce come potente vasocostrittore, peggiorando la circolazione del sangue)
b. limitare l’esposizione alle basse temperature
c. mantenere una corretta idratazione cutanea applicando costantemente prodotti emollienti
d. praticare regolarmente esercizi fisici per mantenere la cute flessibile e le articolazioni mobili, e per migliorare il flusso di sangue alle estremità.
Nel caso di ulcere cutanee, si rendono necessarie medicazioni specifiche che garantiscano una più rapida riparazione del danno e che limitino il rischio di infezioni sovrapposte. Medicazioni inadeguate rischiano di allungare i tempi di guarigione e di promuovere danni permanenti.
Come per la cute, anche il coinvolgimento polmonare può giovarsi di opportune tecniche di fisioterapia. La ginnastica respiratoria infatti è consigliata a tutti i pazienti affetti da sclerodermia a prevalente interessamento polmonare, per migliorare l’espansione toracica e facilitare le dinamiche respiratorie.
L’assistenza psicologica può essere presa in considerazione quale parte integrante del percorso di cura, come per ogni malattia cronica rara.
Nel caso in cui la diagnosi di Sclerodermia venga posta in giovani donne, è possibile per loro intraprendere una gravidanza?
Ad oggi per le giovani donne affette da Sclerodermia è possibile intraprendere una gravidanza di successo nella maggior parte dei casi. Devono essere regolarmente seguite in un ambulatorio multidisciplinare reumatologico-ginecologico/ostetrico. La consulenza pre-concezionale costituisce infatti un momento fondamentale nella pianificazione di una gravidanza e ne aumenta le possibilità di successo.
Da un punto di vista ostetrico, esiste infatti un possibile aumento della frequenza di alcune complicanze, in particolare di parto pretermine. Tali rischi dovrebbero essere opportunamente valutati e quantificati prima di intraprendere la gravidanza.
Dal punto di vista reumatologico è bene considerare il possibile coinvolgimento cardiaco e polmonare. Inoltre vanno considerati i potenziali effetti della terapia farmacologica che deve essere compatibile con la gravidanza.
Durante la gravidanza e nel periodo successivo al parto, le pazienti dovrebbero quindi ricevere un regolare monitoraggio delle condizioni materne e fetali. Questo si attua con visite, esami di laboratorio ed esami strumentali, sempre nell’ambito di un ambulatorio dedicato multidisciplinare.


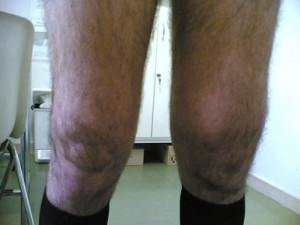 artrite di ginocchio
artrite di ginocchio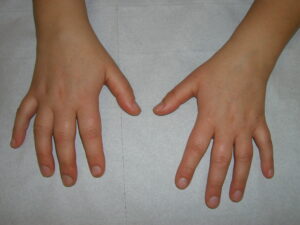
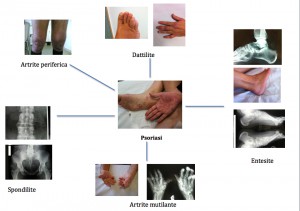 In molti casi si rilevano erosioni di più articolazioni, al pari di quanto osservato nell’
In molti casi si rilevano erosioni di più articolazioni, al pari di quanto osservato nell’