Il Lupus Eritematoso Sistemico (LES) è una malattia autoimmune, in cui il sistema immunitario viene attivato in modo incontrollato e determina un’infiammazione dei tessuti sani.
Il LES può interessare quindi numerosi organi e apparati, determinando sintomi differenti da paziente a paziente.
In quasi tutti i casi però la malattia è caratterizzata dall’alternarsi di periodi di acuzie e di periodi di benessere o remissione.
Il Lupus Eritematoso Sistemico si manifesta più frequentemente nelle femmine dei maschi. Sebbene usualmente il LES colpisca persone con una età compresa tra i 15 ed i 45 anni, può talvolta esordire nell’infanzia o nell’età avanzata.
Non è una malattia ereditaria in senso stretto; raramente può manifestarsi in più membri della stessa famiglia.
Molti tipi di Lupus
La definizione di “Lupus” viene usato come termine ampio. Per evitare confusione va segnalato che si distinguono tre tipi di Lupus:
- il Lupus Eritematoso Sistemico (LES) è la forma della malattia che può coinvolgere diverse parti dell’organismo, manifestandosi con sintomi lievi o severi.
- Il Lupus Discoide (LED) è invece una malattia esclusivamente della pelle, a livello della quale compare una lesione arrossata, rilevata, localizzata spesso al volto, allo scollo, indotta dall’esposizione ai raggi solari. Le aree rilevate possono esitare in cicatrici. I pazienti affetti da LED molto raramente possono evolvere verso la forma sistemica di malattia (LES).
- Il Lupus da Farmaci rappresenta invece una forma di lupus causato dall’assunzione di uno specifico farmaco. I sintomi sono simili a quelli del lupus eritematoso sistemico (artrite, eritema, febbre, e dolore toracico) che tipicamente si risolvono alla sospensione del farmaco stesso.
Il Lupus Neonatale è una rara forma di Lupus che può manifestarsi nei nati da donne con diverse malattie autoimmuni sistemiche associate ad anticorpi particolari chiamati anti-Ro o anti-La. E’ storicamente detto “lupus”, perché alla nascita, il neonato può presentare un eritema cutaneo del tutto simile a quello osservato nella donne affette da LES. Tuttavia trattasi di una manifestazione rara che tende a scomparire in poco tempo.
Le cause del Lupus
Il Lupus Eritematoso Sistemico è una malattia complessa di cui non si conoscono le cause.
E’ probabile che non ci sia un’unica causa, bensì una combinazione di fattori genetici, ambientali ed ormonali, che entrano in gioco insieme nel determinare la malattia.
E’ noto che esiste un predisposizione genetica a sviluppare la malattia, ma devono entrare in gioco altri fattori, tra cui il sole, lo stress, alcuni farmaci e agenti infettivi che possono indurre un’attivazione incontrollata del sistema immunitario e fare emergere la malattia.
Nel Lupus il sistema immunitario lavora “troppo”: non solo produce anticorpi che hanno la funzione di sconfiggere gli agenti infettivi, ma produce degli anticorpi in eccesso, che sono diretti contro la cellule e i tessuti sani dell’organismo. Tali anticorpi, chiamati autoanticorpi, contribuiscono a determinare l’infiammazione e il danno di diversi organi.
I sintomi del Lupus
Frequentemente l’esordio del Lupus Eritematoso Sistemico si caratterizza per una profonda stanchezza, febbricola, manifestazioni cutanee e dolori articolari.
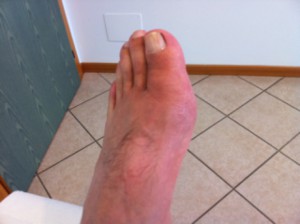
Cute: le manifestazioni cutanee sono generalmente indotte dall’esposizione solare e sono caratterizzate da bruciore e arrossamento a livello del naso e delle guance (per questo motivo definito eritema “a farfalla”), orecchie, collo, cuoio capelluto, braccia, spalle, scollo e mani. Talvolta i pazienti riferiscono una facile perdita di capelli, frequenti vescicole al cavo orale e la comparsa di “geloni” alle mani.
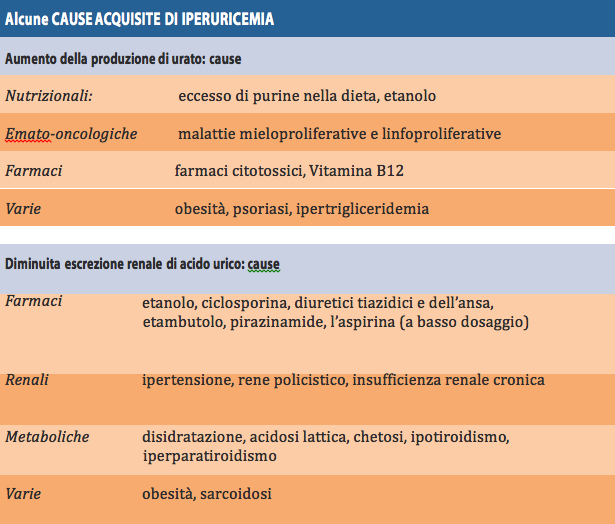
Apparato articolare: i dolori articolari nel LES possono essere lievi e migranti oppure localizzati solo ad alcune articolazioni (mani e piedi) ed essere intensi, associati a gonfiore e a difficoltà nel movimento. Tale sintomatologia, definita “artrite” può limitare molto la qualità di vita anche perché determina una difficoltà ad iniziare il movimento all’inizio della giornata.
Altri organi possono essere interessati in caso di LES.
Reni: l’infiammazione del rene (nefrite) può compromettere la sua capacità di essere un “filtro”, cioè di eliminare i prodotti di scarto dell’organismo. Dato che il rene rappresenta un organo essenziale per la vita, l’interessamento del rene richiede solitamente un trattamento intensivo per prevenire il danno permanente. Il coinvolgimento del rene non determina dolore o febbre, ma può manifestarsi con la comparsa improvvisa di aumento dei valori di pressione o di gonfiore ad entrambe le caviglie (edema). Più frequentemente l’unico segno della malattia del rene è dato da un’anormalità dell’esame delle urine o dal rialzo di creatinina.
Polmoni: nel Lupus si può sviluppare una pleurite (infiammazione del rivestimento del polmone), che causa dolore toracico intenso, esacerbato dai movimenti di respirazione. Piu’ raramente si osserva invece una vera e propria infiammazione del polmone.
Cuore: l’infiammazione può interessare il cuore stesso o il suo rivestimento (pericardite), causando dolore al torace, alterazioni del ritmo cardiaco o difficoltà respiratorie.
Numerosi recenti studi hanno dimostrato che i pazienti affetti da LES presentano un maggior rischio di aterosclerosi e di complicanze ad essa associate, quali l’infarto miocardico, ictus o disturbi della circolazione periferica. Quindi è fondamentale che i soggetti affetti da LES controllino i livelli di colesterolo, la pressione arteriosa e il peso corporeo.
il cervello: il Lupus può essere causa di intenso mal di testa, disturbi della memoria, problemi della visione, attacchi ischemici, cambiamenti nel comportamento, come depressione e attacchi di ansia.
il sangue: nel Lupus si possono osservare frequentemente un’alterazione di esami del sangue, inclusa una grave anemia di rapida insorgenza (“anemia emolitica”), una riduzione dei globuli bianchi (leucopenia) o delle piastrine (piastrinopenia).
In alcuni casi invece vengono prodotti autoanticorpi che determinano un aumento della viscosità del sangue e quindi un maggior rischio di sviluppare trombosi vascolari.
La diagnosi di Lupus (LES)
La diagnosi di Lupus può essere difficile. Una corretta diagnosi richiede esperienza da parte del medico ed una buona comunicazione tra medico e paziente. La raccolta accurata della storia del paziente, la visita e gli esami di laboratorio aiutano il medico nella diagnosi e soprattutto nell’esclusione di condizioni che possono mimare l’esordio di un Lupus.
Non esiste un singolo test che ne permetta la diagnosi di certezza. Il lavoro del medico specialista è proprio quello di combinare l’insieme dei dati clinici e di dati di laboratorio, correttamente eseguiti, al fine di consentire una rapida e corretta diagnosi.
Gli esami più utili ai fini della diagnosi sono rappresentati dalla determinazione di alcuni autoanticorpi presenti nel sangue: i più importanti sono gli anticorpi antinucleo (positivi quasi nel 100% dei pazienti con LES), anticorpi anti-DNA e anti-ENA (tra cui anti-Sm, anti-Ro e anti-La). Gli anticorpi anti-fosfolipidi vanno sempre cercati perché rappresentano un fattore di rischio per trombosi vascolare e per aborto ricorrente.
Dato che la sintomatologia del LES renale è molto vaga, in alcuni casi è necessario eseguire una biopsia del rene per inquadrare in maniera piu’ precisa il grado di coinvolgimento renale, e mirare al meglio la terapia.
Gli stessi esami di laboratorio, utilizzati per porre diagnosi di LES, sono utili per il monitoraggio della patologia: una conta completa dei globuli bianchi, rossi e piastrine, l’esame delle urine, la VES, il dosaggio delle proteine del complemento possono fornire informazioni utili. I pazienti affetti dal Lupus spesso hanno una VES alta ed un consumo del complemento, specialmente nella fase di attività della malattia.
La terapia del Lupus
I farmaci che sono utilizzati nel Lupus permettono di controllare la malattia e al paziente di svolgere una vita “normale”, a patto di assumere regolarmente le medicine.
E’ importante che il paziente collabori con il medico e svolga un ruolo attivo nella comprensione e accettazione del trattamento. Una volta che il Lupus è stato diagnosticato, il medico imposta una terapia in base all’età del paziente, il sesso, lo stato di salute, i sintomi e lo stile di vita (inclusa l’attività lavorativa). La decisione terapeutica è mirata alla cura della malattia, prevenzione di eventuali riattivazioni ed evitare o minimizzare il danno d’organo e le sue complicazioni.
Nel trattamento del Lupus vengono usati numerosi farmaci in combinazione tra loro, somministrati in base ai sintomi accusati dal paziente.
Generalmente vengono utilizzati anti infiammatori non steroidei (FANS), quando un paziente presenta una pleurite o pericardite, dolori articolari o febbre. Ovviamente si associano all’assunzione di farmaci “gastroprotettori”, per evitare il bruciore di stomaco o ulcera gastrica, causati dai FANS.
Quasi tutti i pazienti con LES devono assumere del cortisone: a dosaggio basso per controllare manifestazioni cutanee o articolari, a dosaggio più elevato quando siano presenti interessamento renale, polmonare o cerebrale. Gli effetti collaterali a breve termine del cortisone includono aumento dell’appetito, incremento del peso e modificazioni dell’umore. Tali effetti solitamente regrediscono alla riduzione della dose assunta o alla sospensione della stessa. Gli effetti a lungo termine comprendono assottigliamento della pelle, indebolimento o danno dell’osso (osteoporosi o osteonecrosi), innalzamento della pressione arteriosa, incremento degli zuccheri nel sangue e cataratta. Tali effetti collaterali sono legati alla dose quotidiana e alla durata del trattamento. I pazienti con LES in trattamento con corticosteroidi devono assumere un supplemento di calcio, vitamina D e altri farmaci (bisfosfonati)per ridurre il rischio di osteoporosi.
Spesso oltre al cortisone, si associano farmaci antimalarici (es: idrossiclorochina), nati per controllare la malaria, ma noti per essere molto efficaci nel LES. In particolare sono molto efficaci nel controllare le manifestazioni cutanee o articolari di malattia e sembrano svolgere una ruolo nella modulazione e regolazione della produzione di autoaniticorpi, ridurre il colesterolo e ridurre la viscosità del sangue, caratteristiche comuni alla maggior parte dei pazienti con LES. Studi clinici hanno dimostrato come il trattamento continuo con antimalarici possa prevenire le riacutizzazioni della malattia. Come effetti collaterali sono stati segnalati, in rari casi, un accumulo di farmaco nella retina dell’occhio, per cui è consigliato monitoraggio nel tempo della campimetria.
Quando il LES presenta manifestazioni più severe, il paziente necessita di farmaci “immunosoppressori”, capaci cioè di ridurre l’attività del sistema immunitario, principale responsabile della malattia. Tali farmaci possono essere somministrati (sempre in associazione al cortisone) per bocca o in infusione endovenosa, per controllare le manifestazioni renali, neurologiche, articolari o polmonari di malattia. Lo sforzo dello specialista è comunque mirato a “confezionare” una terapia il piu’ adatta possibile al singolo paziente tenendo conto dell’attività della malattia, ma anche della sua età e del suo stile di vita.
Lupus e qualità di vita
Nonostante i sintomi del Lupus e i potenziali effetti collaterali del trattamento, le persone affette da Lupus possono mantenere una buona qualità di vita. Il medico deve educare il paziente a riconoscere i segni di una riattivazione di malattia. Molte persone con il Lupus presentano febbricola, un aumento della stanchezza o dei dolori o la comparsa di eritema cutaneo prima di una riacutizzazione. Lo sviluppo di strategie per prevenire le recidive, così come l’educazione a riconoscere i segnali di allarme ed il mantenimento di una buona comunicazione con il medico, possono essere di aiuto. Infatti, per i pazienti con Lupus è più importante ricevere regolari cure, che essere aiutato solamente quando peggiorano i sintomi.
Gravidanza nelle donne con Lupus
Sebbene la gravidanza in una donna con Lupus sia considerata ad alto rischio, la maggior parte delle donne con questa malattia portano a termine la loro gravidanza e partoriscono un bambino sano. La programmazione della gravidanza è fondamentale: idealmente una donna non dovrebbe avere segni e sintomi di Lupus al momento del concepimento o comunque presentare una malattia in ottimo controllo, utilizzando farmaci non dannosi per lo sviluppo dell’embrione e del feto.
Alcune donne durante la gravidanza possono sviluppare una riacutizzazione mite o moderata di malattia. Le donne gravide, specialmente quelle in terapia con corticosteroidi, hanno una maggiore probabilità di sviluppare un aumento della pressione arteriosa, diabete, iperglicemia, complicazioni renali, per cui una cura regolare ed una nutrizione buona durante la gravidanza risultano fondamentali.
E’ quindi raccomandabile avere un accesso a Centri con documentata esperienza per il monitoraggio della gravidanza e ad una Unità di Terapia Intensiva Neonatale al momento della nascita nel caso in cui il neonato abbia bisogno di cure speciali. Circa il 25% dei bambini nati da donne con Lupus nascono prematuri, ma non sviluppano complicanze neonatali.
Dr.ssa Ilaria Cavazzana
Reumatologia e Immunologia Clinica
Spedali Civili di Brescia























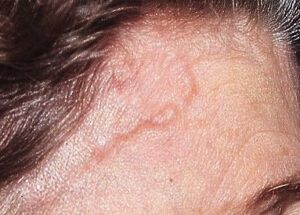 turgore dell’arteria temporale
turgore dell’arteria temporale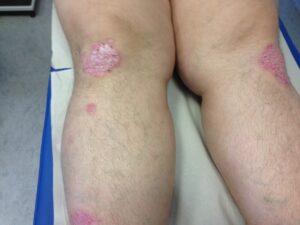 psoriasi
psoriasi
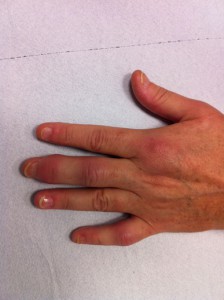
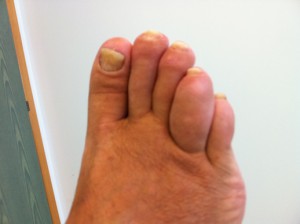 dattilite
dattilite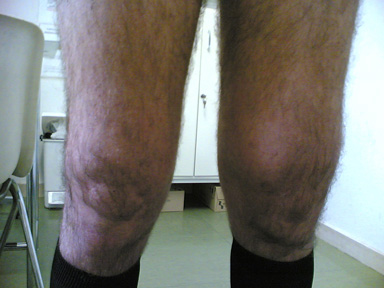 artrite di ginocchio
artrite di ginocchio